
Diferença entre Câncer de Endométrio e Câncer de Colo de Útero
O câncer de endométrio e o câncer de colo de útero são dois dos tipos mais comuns de câncer ginecológico que afetam mulheres em todo


O câncer de endométrio e o câncer de colo de útero são dois dos tipos mais comuns de câncer ginecológico que afetam mulheres em todo

Enfrentar um diagnóstico de câncer é uma das experiências mais desafiadoras na vida de uma pessoa. Nesse sentido, uma das decisões mais importantes que você

O câncer de ovário é conhecido como uma doença silenciosa devido à sua natureza insidiosa e aos sintomas que podem ser facilmente confundidos com outras

A pílula anticoncepcional é uma das formas de contracepção mais utilizadas no mundo, conhecida tanto por sua eficácia quanto por sua conveniência. No entanto, com
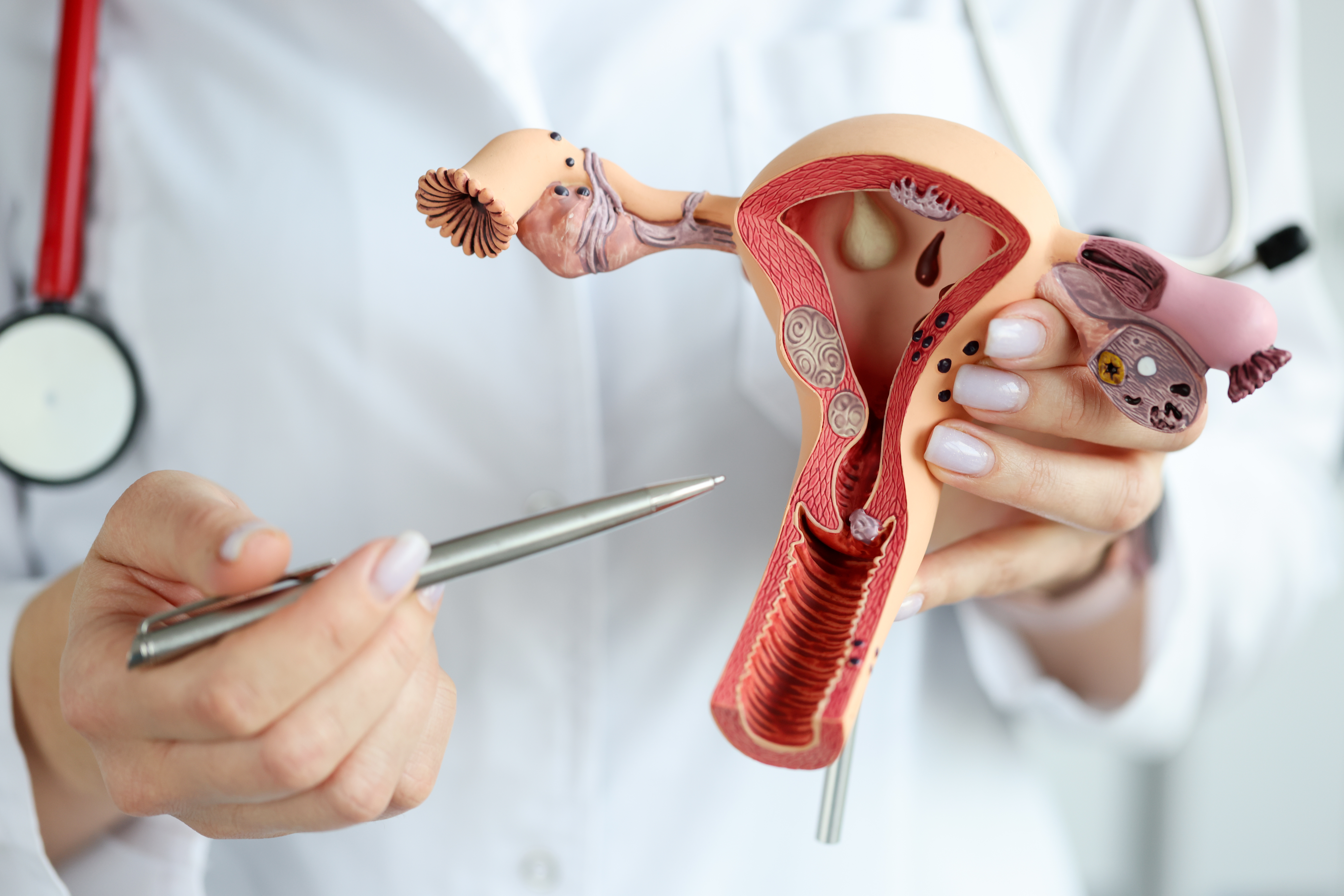
O câncer de endométrio é uma condição médica que começa no revestimento interno do útero, o endométrio, sendo um dos cânceres ginecológicos mais comuns entre
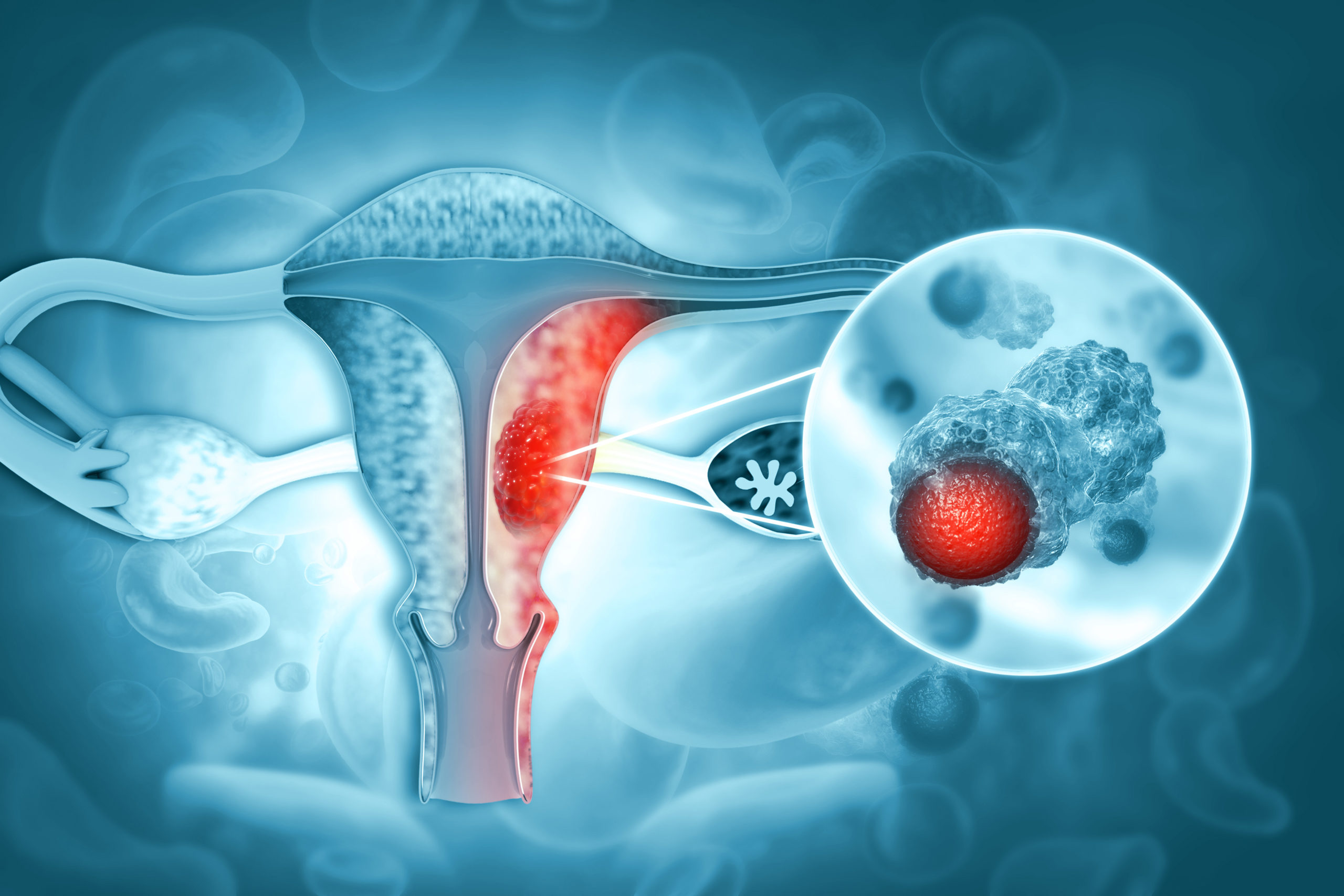
No vasto campo da saúde feminina, a biópsia endometrial se destaca como um procedimento diagnóstico crucial para avaliar a saúde do endométrio, a camada interna

O diagnóstico e tratamento do câncer em idosos carrega consigo desafios únicos, que exigem não apenas um entendimento médico aprofundado, mas também uma abordagem compassiva
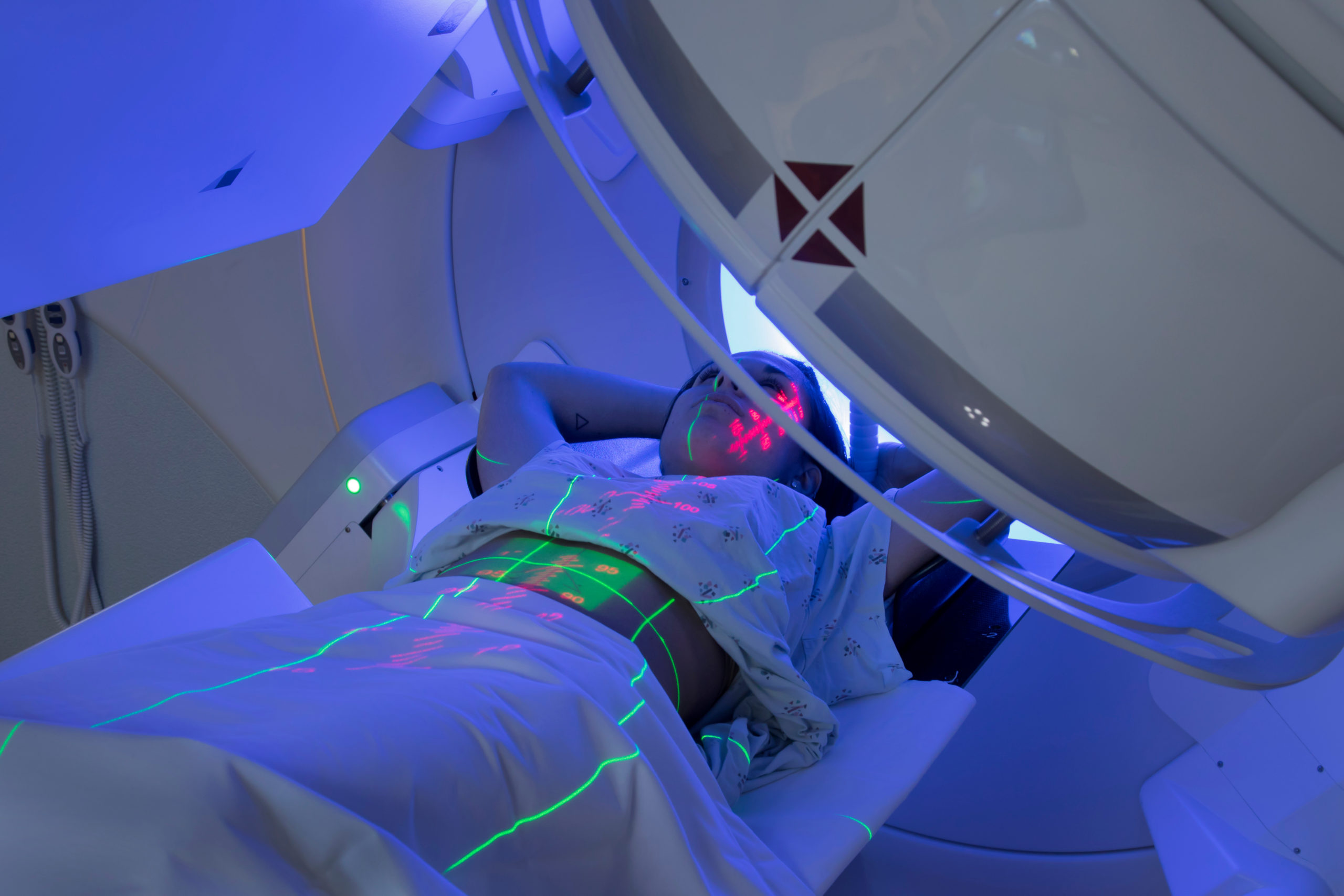
A radioterapia, frequentemente mencionada no contexto do tratamento de câncer, é uma forma de terapia que utiliza radiações para destruir ou impedir a multiplicação de
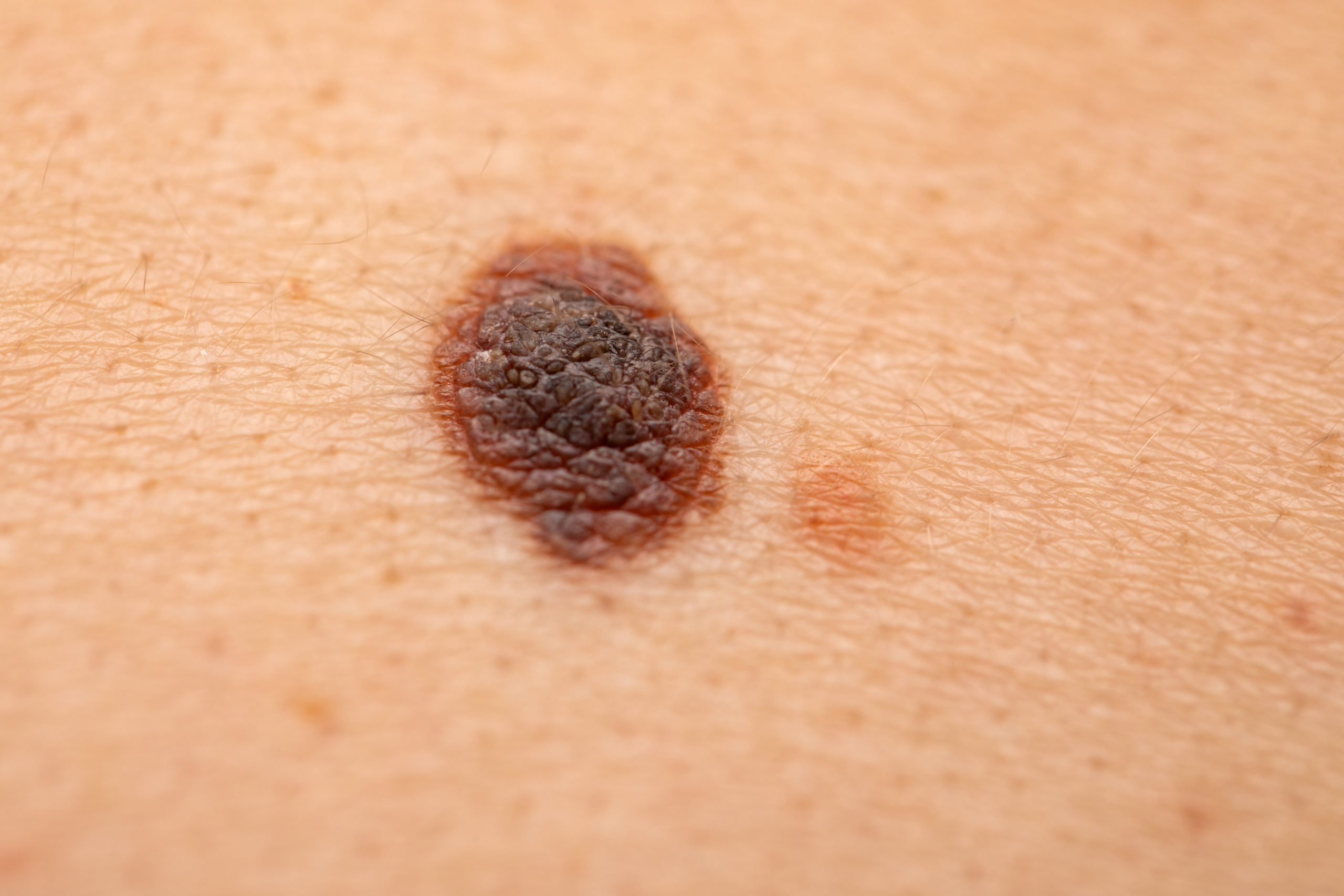
O melanoma, conhecido por ser o tipo de câncer de pele mais letal, é cercado por muitas informações, mas também por muitos equívocos. Por isso,

O sol banha nosso planeta com luz e calor, mas também com radiação ultravioleta (UV), que carrega tanto a vida quanto um potencial letal. À